La rosacée est une maladie fréquente atteignant 2 à 3 % de la population générale notamment féminine. Son nom est lié à la couleur caractéristique que prend le visage par l’atteinte des petits vaisseaux dermiques, le plus souvent chez les sujets à peau claire. Elle peut avoir un important retentissement sur la qualité de vie par l’inconfort et la gène esthétique qu’elle provoque. Les traitements médicamenteux et les lasers vasculaires permettent une amélioration durable dans la plupart des cas.
Qu’est-ce que la rosacée ? Quels en sont les symptômes ?
La rosacée est une dermatose bénigne et non contagieuse. Elle est fréquente puisqu’elle touche en France près de 1 million d’individus, 2 fois plus souvent les femmes que les hommes, entre 40 et 60 ans.
C’est une affection chronique qui évolue par poussées entrecoupées de périodes de rémission et qui sans traitement, peut évoluer en 4 stades.
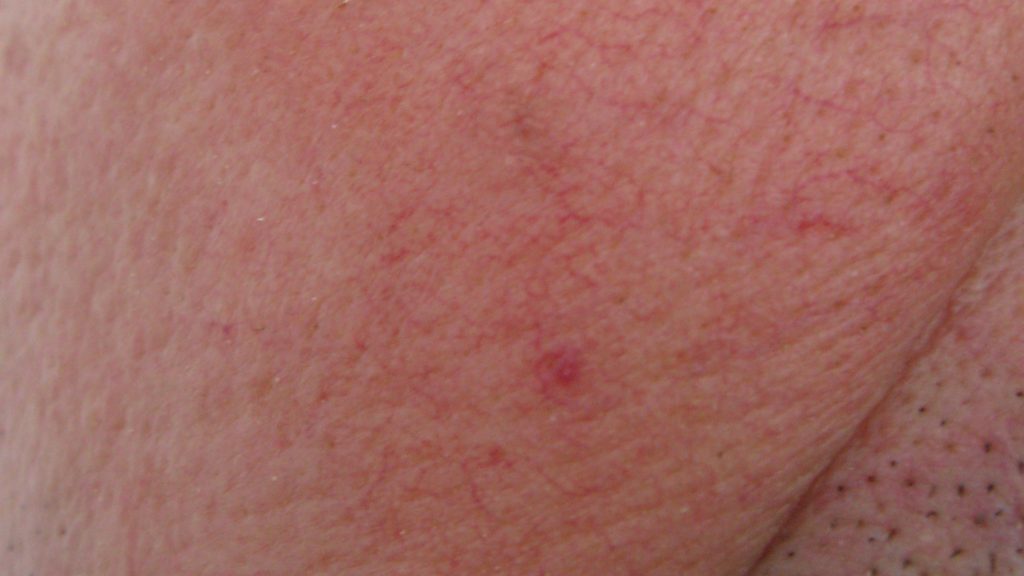
Elle affecte particulièrement les joues, le front, le menton et le nez, sièges de rougeurs permanentes (érythrose) et de vaisseaux dilatés (télangiectasies ou couperose). Ces lésions sont souvent associées à des boutons rouges contenant parfois du pus (papulo-pustules) et ressemblant à l’acné. La rosacée s’accompagne souvent d’accès paroxystiques de rougeurs et de sensation de chaleur, appelés “flush“, dans des circonstances très évocatrices que sont le changement brutal de la température ambiante, la prise d’alcool ou de boissons chaudes, l’ingestion d’aliments épicés, l’exposition solaire…. Elle s’accompagne d’une peau hypersensible et d’une intolérance aux crèmes qui provoquent des rougeurs et des brûlures transitoires.
Parfois très affichante, elle est de plus souvent considérée à tort comme une maladie liée à l’alcoolisme, la rendant particulièrement difficile à vivre.
Dans certains cas, la rosacée atteint les paupières et les yeux et peut constituer la seule localisation appelée “rosacée oculaire“.
Quelles sont les causes ?
Les mécanismes de survenue de la rosacée ne sont pas encore élucidés et l’on ne connaît pas la cause exacte de cette maladie.
Vasculaire :
L’origine vasculaire de cette dermatose est la seule certitude scientifique. Les veines du visage seraient porteuses d’une anomalie de fonctionnement, en particulier chez des sujets de type nordique à peau claire, provoquant leur dilatation, initialement ponctuelle puis devenant permanente. La stagnation du sang dans ces petits vaisseaux, provoque leur dilatation, un œdème et une altération de leur paroi. S’y associent des phénomènes inflammatoires et parfois l’invasion des glandes sébacées par un parasite appelé le demodex folliculorum, habituellement présent dans le follicule pileux, et responsable du stade papulo-pustuleux de la maladie.
Stéroïdienne :
Cette rosacée est consécutive à l’application de corticoïdes locaux, à forte dose et de façon prolongée sur le visage ; on l’appelle “rosacée stéroïdienne“. Elle est caractérisée par une dépendance aux corticoïdes, associée à une rougeur accompagnée de desquamation des joues et de grandes télangiectasies (vaisseaux dilatés visibles à l’œil nu).
Quels sont les facteurs aggravants ?
Le passage d’une atmosphère froide à une ambiance surchauffée, la prise d’alcool ou de boissons chaudes, l’ingestion d’aliments épicés, l’exposition solaire, le stress, les efforts physiques et la prise de certains médicaments peuvent déclencher un flush, sensation d’échauffement facial brutal accompagnée d’une rougeur plus prononcée.
Y a t-il des prédispositions à présenter cette dermatose ?
Le phototype :
Les sujets à peau, cheveux et yeux clairs, sont prédisposés à développer une rosacée. Cette prédisposition se retrouve géographiquement puisque ce sont les individus de type nordique qui sont les plus atteints, alors que les sujets méditerranéens dont la peau est plus foncée, sont relativement peu touchés, et que la rosacée est quasi inexistante chez les sujets à peau noire.
L’hérédité, la génétique :
Par ailleurs on retrouve des cas familiaux atteints sur plusieurs générations sans qu’un lien génétique direct n’ait été démontré.
Quelles sont les formes de rosacée ?
Forme vasculaire :
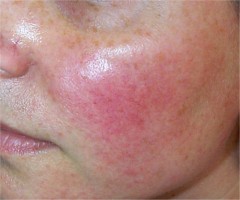
De loin la plus fréquente, elle est caractérisée par une rougeur ou érythrose permanente, localisée au centre du visage (les joues, le nez, le milieu du front et le menton) épargnant le pourtour des yeux et celui de la bouche. Elle peut être visible sur le cuir chevelu de l’homme dégarni. Dans cette forme, la rougeur s’accompagne d’une hyper-sensibilité de la peau qui rend difficile l’application de cosmétiques, parfois même de savon et d’eau. S’y associent souvent de petits vaisseaux très fins, très rouges et parfois même violacés que l’on appelle la couperose.
Cette érythro-couperose s’accompagne fréquemment de flush ou bouffées de chaleur.
Forme papulo-pustuleuse :
Sur le fond érythro-couperosique de la forme vasculaire, apparaissent des boutons rouges (papules) et/ou contenant du pus (pustules) ressemblant à l’acné. Ces lésions évoluent par poussées durant plusieurs semaines puis régressent le plus souvent spontanément sans laisser de cicatrices. Elles seraient liées à l’invasion des glandes sébacées (sécrétant le sébum) par le demodex folliculorum, parasite habituellement présent dans le follicule pileux.
Forme hypertrophique :
Rare, concernant moins de 5% des patients souffrant de rosacée, elle atteint surtout les hommes et se manifeste par un épaississement de la peau et une dilatation des pores de la peau du nez. C’est ce qu’on appelle le “rhinophyma“, considéré comme une complication majeure de la rosacée en raison du préjudice esthétique qu’il entraîne. L’épaississement cutané est parfois associé à des papulo-pustules et peut s’étendre au reste du visage.
Forme oculaire :
Dans certains cas, la rosacée peut toucher les yeux. Cette forme se manifeste par des rougeurs des paupières (blépharite) et des conjonctives (conjonctivite), une sécheresse oculaire (xérophtalmie) voire même une atteinte de la cornée (kératite). Les patients se plaignent souvent de sensation permanente de grains de sable dans les yeux.
Comment se fait le diagnostic ?
Le diagnostic est clinique, parfois au moyen de la dermoscopie, permettant de bien visualiser le trajet fin des petits vaisseaux.
Aucun autre examen complémentaire n’est utile, en dehors de cas difficiles où une biopsie de peau permettra de trancher entre une rosacée et d’autres diagnostics.
Quelles autres maladies de peau peuvent ressembler à la rosacée ?
- L’acné : elle se différencie toutefois de la rosacée par l’âge (le plus souvent en période pubertaire), la présence de comédons (ou points noirs), et l’absence de flush ou de couperose.
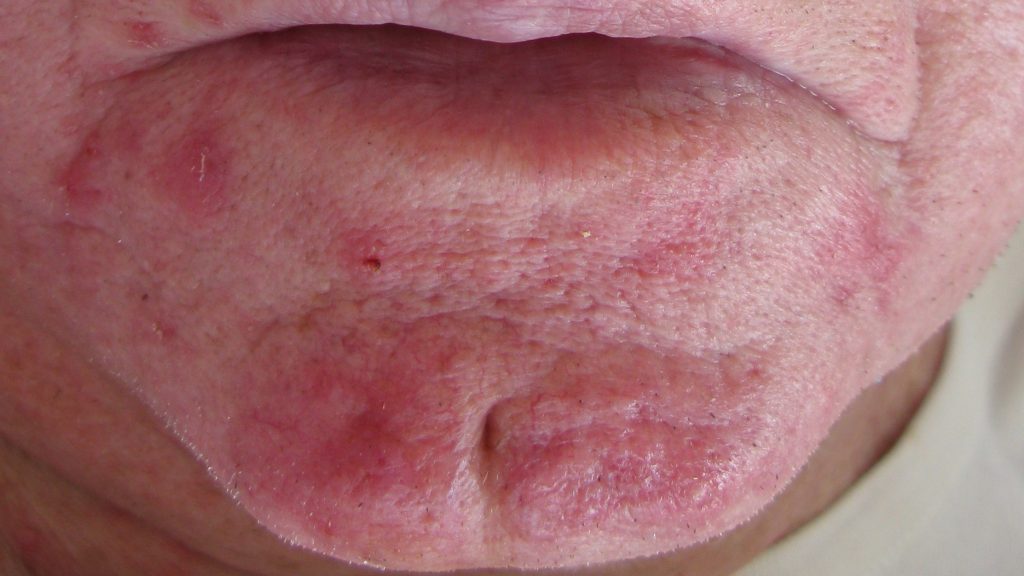
- La dermite péri-orale : prédominant chez la femme adulte, elle se manifeste par des boutons rouges et/ou contenant du pus autour de la bouche, sans flush, et fait souvent suite à l’application de cortisone au long cours.
- La démodécidose : est une affection liée à la prolifération du demodex due le plus souvent à l’utilisation des cosmétiques qui obstruent les pores de la peau, ou parfois chez des sujets dont les défenses de l’organisme sont diminuées. Elle se manifeste par des petits boutons rouges et/ou contenant du pus autour des yeux et du nez.
- Certaines formes de lupus cutané : c’est une maladie rare, liée à un dérèglement du système immunitaire, pouvant atteindre plusieurs organes et qui se manifeste dans les formes cutanées par des rougeurs, un œdème ou des boutons localisés notamment au visage, souvent après une exposition solaire. Elle se différencie de la rosacée par la présence de séquelles cicatricielles et des signes biologiques d’inflammation.
Comment évolue la rosacée?
L’évolution naturelle de la rosacée se fait en 4 stades, qui sont assimilés aux différentes formes de la rosacée (cf question 5) :
- Stade 1 : Flush, ou bouffées de chaleurs, ponctuels.
- Stade 2 : Rougeurs permanentes (érythrose) ou dilatation des petits vaisseaux (télangiectasies ou couperose) ou les 2 (érythro-couperose), correspondant à la forme vasculaire.
- Stade 3 : Apparition de boutons rouges (papules) ou contenant du pus (pustules) ou les 2 (papulo-pustules), correspondant à la forme inflammatoire.
- Stade 4 : Phase hypertrophique avec épaississement des tissus du nez ou rhinophyma.
Chaque patient présente un profil d’évolution particulier. Certains présenteront une forme vasculaire et resteront au stade 1 ou 2, tandis que d’autres passeront très rapidement à la forme inflammatoire, stade 3. Le stade 4 qui touche seulement les hommes, est devenu rare.
Peut-on guérir de la rosacée ?
Non, aucun traitement ne permet de guérir définitivement la rosacée, mais ils permettent d’écourter les poussées et d’obtenir des rémissions durables.
Quel est le traitement ?
Le traitement dépend du stade et de la forme de la rosacée:
Règles hygiéno-diététiques :
Certaines mesures hygiéno-diététiques peuvent améliorer les signes de la rosacée, notamment pour la forme vasculaire. Elles consistent à éviter tous les facteurs déclenchant les flushs ou aggravant la rosacée :
- Il faut éviter toute augmentation brutale de la température, qu’elle soit liée à un changement soudain de température ambiante, à l’exposition solaire, à l’ingestion d’aliments et/ou de boissons très chauds, épicés ou alcoolisées, ou encore à un exercice physique intense.
- Il ne faut pas utiliser n’importe quelle crème ou lotion au risque d’augmenter l’hypersensibilité cutanée, notamment lorsqu’elles contiennent du parfum ou des conservateurs. Votre dermatologue vous conseillera des produits dermo-cosmétiques spécifiques qui permettent d’atténuer la sensation de sécheresse, de démangeaisons et de brûlure de la peau. Certains produits, dédiés à cette indication, très hydratants pour soulager ces sensations désagréables, permettent par ailleurs de masquer la rougeur, par la présence de teints verts correcteurs, et contiennent un écran solaire.
- L’utilisation d’un écran solaire haute protection (SPF 50) est essentiel pour éviter l’aggravation des lésions et les complications liées à la prise d’antibiotiques photosensibilisants (qui augmentent la sensibilité de la peau aux UV).
Traitements lasers :
Un chapitre est consacré au « Laser et couperose ». L’hémoglobine contenue dans les vaisseaux constitue la cible appelée “chromophore“ de ces lasers vasculaires. Ils permettent de réduire la fréquence d’utilisation des antibiotiques. Ils ne sont pas remboursés pas l’Assurance Maladie. En général 3 à 4 séances sont nécessaires, espacées de 2 à 6 mois, et réalisées en dehors des périodes ensoleillées.
Leur mécanisme d’action consiste :
- soit à faire éclater les petits vaisseaux, par photothermolyse sélective, qui provoque ce qu’on appelle un “purpura“ pendant une dizaine de jours. Le purpura correspond à des ecchymoses rouge pourpre très superficielles de la peau résultant de l’irruption de l’hémoglobine hors des vaisseaux détruits, à chaque impact du laser. Son caractère affichant impose une éviction sociale pendant quelques jours, mais il est garant de l’efficacité de ce traitement. C’est le cas des lasers à colorant pulsés, traitement de référence des érythroses ou des érythro-couperoses.
- soit en soudant les petits vaisseaux par photothermocoagulation, entrainant plutôt un œdème (gonflement) parfois impressionnant mais sans purpura. C’est le cas des lasers à colorant pulsé en choisissant des paramètres de réglages spécifiques, des lasers KTP, des lasers Nd YAG, ou des lumières intenses pulsées médicales. Ils sont plutôt indiqués pour le traitement de la couperose.
Traitements locaux :
- Métronidazole (0,75%) en crème, gel ou émulsion (Rozex®). Cet anti-parasitaire est utilisé en première intention en cures de 3-4 mois dans les rosacées modérées ou en combinaison avec les antibiotiques oraux dans les cas plus sévères.
- Acide azélaïque (15%) en gel (Finacea®) est également efficace sur les lésions papulo-pustuleuses. Il est utilisé en 2ème intention et n’est pas remboursé par la Sécurité Sociale.
- Des traitements anti-acnéiques comme le péroxyde de benzoyle, la dalacine topique et l’érythromycine locale, sont parfois utilisés avec un certain succès, en cas d’échec des traitements habituels.
- Les crèmes contenant de la cortisone sont contre-indiquées dans la rosacée. Même si elles réduisent rapidement l’inflammation et la couperose, elles aggravent la rosacée et entrainent une dépendance.
- Brimonidine (Mirvaso® gel) : c’est un nouveau traitement de la rosacée, symptomatique, qui atténue les rougeurs pendant 6 à 8 heures par un effet de vasoconstriction, en resserrant le diamètre des petits vaisseaux. C’est un traitement efficace sur la couperose et l’érythrose, mais pas sur les éventuelles lésions papulo-pustuleuses. Son effet est suspensif et ne permet pas de guérison, mais il est utile pour les personnes désirant améliorer les rougeurs lors de leurs activités sociales et peut n’être appliqué qu’en cas de besoin. L’effet secondaire principal, noté dans environ 4% des cas, est le rebond de la rosacée au terme du délai de 6-8 heures. Les patients ont parfois la sensation d’un échauffement important avec l’aggravation des rougeurs par rapport à leur état de base. Cependant la ré-appplication du produit permet à nouveau d’améliorer les symptômes. L’autre inconvénient est celui de l’aspect parfois franchement blanc de la peau en cas de surdosage. Il n’est pas remboursé par la Sécurité Sociale.
Traitements par voie générale :
Ce sont des traitements antibiotiques dont le mécanisme d’action est plus anti-inflammatoire qu’anti-infectieux, et s’adressent plutôt aux formes papulo-pustuleuses de la rosacée. Ils n’ont qu’un effet suspensif mais permettent une régression plus rapide et durable des lésions. Photosensibilisants (augmentant la sensibilité de la peau aux UV), ils nécessitent l’utilisation d’un écran solaire d’indice élevé (SPF 50). Les séances de laser vasculaire permettent souvent de réduire la fréquence des traitements antibiotiques.
- Tétracyclines (100 mg/j):
En France, seule la doxycycline possède une autorisation de l’agence du médicament (A.M.M) pour le traitement de la forme papulo-pustuleuse et oculaire de la rosacée. Elle est prescrite pendant 6 à 12 semaines, parfois en association avec le métronidazole local. Les cures peuvent être renouvelées pour traiter les poussées. - Métronidazole oral (500mg/j)
À dose dégressive au bout d’un mois, pour une durée de traitement entre 2 et 6 mois, il est surtout efficace sur les lésions inflammatoires de la rosacée, et n’est utilisé qu’en 2ème intention.
Dans certains cas où les antibiotiques oraux sont inefficaces ou mal tolérés, l’isotrétinoïne orale, utilisé dans l’acné, peut constituer une alternative intéressante. Pour la rosacée, elle est utilisée à faibles doses et au long cours. La présence d’effets secondaires notoires et notamment de tératogénicité (provoquant des malformations chez le fœtus), rend sa prescription limitée à quelques cas particuliers et nécessite une vigilance rigoureuse, notamment chez les femmes.
Traitements chirurgicaux ou laser CO2 :
Ils sont indiqués pour traiter l’épaississement cutané du rhinophyma qui est résistant aux traitements médicaux.
Rosacée oculaire :
Cette forme particulière de la rosacée nécessite un avis ophtalmologique pour vérifier l’absence de kératite (inflammation de la cornée).
Le traitement repose sur :
- des soins locaux par l’application de larmes artificielles associées à une bonne hygiène des paupières, et des antibiotiques locaux en cas d’atteinte cornéenne.
- la doxycycline par voie orale.
Liens utiles
www.dermis.net: photographies
www.toutsurlarosacée.fr : site d’information sur la rosacée sous l’égide du laboratoire Galderma.
