Les molluscums contagiosums sont des petites boules de peau millimétriques de couleur chair, liées à une infection virale de l’épiderme. Ils sont très fréquents chez l’enfant et les personnes immunodéprimées et se transmettent par contact direct avec la peau infectée. C’est une maladie bénigne qui guérit spontanément en plusieurs mois chez les sujets en bonne santé. Cependant compte tenu de leur forte contagiosité, le traitement permet d’éviter l’extension et la transmission des lésions, et de prévenir les complications.
À quoi sont dus les molluscums contagiosums ?
Les molluscums contagiosums sont dus au molluscum contagiosum virus qui appartient à la famille des poxvirus.
Ce virus infecte les cellules de l’épiderme, les kératinocytes (cf chapitre « La dermatologie »), qui vont se multiplier plus vite et finissent par former des petites excroissances de peau.
Comment attrape t-on des molluscums contagiosums ?
Les molluscums contagiosums sont très contagieux et se transmettent :
- Par contact direct avec la peau infectée, expliquant leur fréquence dans les lieux collectifs (écoles, crèches, piscines publiques…)
- Par contact indirect avec des objets infectés : les sous-vêtements, le linge de toilette, les rasoirs, le matériel de tatouage…
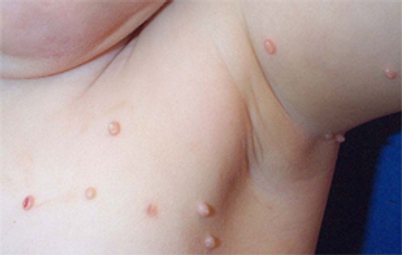
- Par auto-inoculation : le contact d’une zone infectée avec une autre partie du corps explique la diffusion des lésions chez un même sujet. On peut observer par exemple l‘extension des lésions de la face interne d’un bras vers la région des aisselles et vers la face latérale du tronc situées en regard.
- Par transmission de la mère à l’enfant au cours de l’accouchement.
- Au cours de rapports sexuels chez les jeunes adultes, lorsqu’ils sont situés sur les organes génitaux externes.
Comment se manifestent les molluscums contagiosums ?
Les molluscums contagiosums surviennent après une période d’incubation de 2 semaines à plusieurs mois. Ils se présentent sous la forme de petites boules de peau de 1 à 5 mm de diamètre, appelées “papules“, de couleur chair, nacrées, et fermes. Leur centre est ombiliqué, c’est à dire un peu déprimé. Ils siègent principalement sur les bras, les jambes, le visage mais peuvent également affecter le tronc et les organes génitaux externes. Les muqueuses buccale et génitale sont en général épargnées.
On peut observer une lésion unique mais il s’agit le plus souvent de lésions multiples limitées à une trentaine en général.
Chez les sujets immunodéprimés, notamment infectés par le VIH, les lésions sont profuses et prédominent à la tête et au cou. Elles peuvent être atypiques, par leur taille (parfois supérieure à 1 cm), leur nombre ou leur aspect, ressemblant parfois à des verrues.
Chez les adultes jeunes, les rapports sexuels sont le mode de transmission le plus fréquent expliquant la localisation des lésions sur les organes génitaux externes et le pubis.
Les molluscums contagiosums ne provoquent ni douleur, ni démangeaisons.
Comment fait-on le diagnostic ?
Le diagnostic est facile pour votre dermatologue au cours de l’examen clinique, l’aspect des lésions étant tout à fait spécifique. La dermoscopie permet dans certains cas, notamment chez les adultes, et les personnes immunodéprimées, de lever le doute avec une autre maladie de peau, compte tenu de l’aspect parfois atypique des lésions. Une biopsie cutanée est toutefois rarement nécessaire.
Quels sont les sujets à risque ?
- Les enfants : 3% d’entre eux sont atteints dans leur première décennie, avec un pic de fréquence entre 2 et 4 ans.
- Les sujets présentant une dermatite atopique (eczéma).
- Les personnes immunodéprimées : infectées par le VIH, traitées par chimiothérapie ou par des traitements immunosuppresseurs anti-rejet lors d’une transplantation d’organe, ou par cortisone par voie orale au long cours…
Faut-il obligatoirement traiter les molluscums contagiosums ?
Chez les enfants et les sujets non immunodéprimés, les molluscums contagiosums disparaissent spontanément. Cependant compte tenu de leur contagiosité, il y en a souvent de nouveaux qui apparaissent lors de la régression des premiers, par auto-contamination, rallongeant le délai de guérison totale de plusieurs mois à plusieurs années (6 mois-5 ans). De plus, il y a un risque de contamination de l’entourage avant la disparition définitive des lésions.
Par ailleurs, les lésions peuvent parfois se compliquer de surinfection par des bactéries en cas de manipulation avec des mains sales, surtout chez les enfants, ou s’accompagner d’une réaction allergique (eczéma). Elles deviennent alors inflammatoires, douloureuses et/ou provoquent des démangeaisons qui favorisent à leur tour la surinfection et la dissémination par le grattage…
Pour ces raisons, même si leur traitement n’est pas obligatoire, il est quand même conseillé. Il permettra de raccourcir la durée de leur évolution naturelle et ainsi d’éviter l’extension des lésions par l’auto-inoculation, et la contamination de l’entourage.
Le traitement est par ailleurs primordial pour les personnes immunodéprimées, car la guérison spontanée est rare et l’extension des lésions peut être très rapide.
Quels sont les traitements possibles ?
Plusieurs traitements sont possibles. Leur but est de détruire les lésions qui contiennent de nombreuses particules virales. Votre dermatologue choisira celui qui sera le plus adapté, en fonction de l’âge du patient, du nombre et de la localisation des lésions.
- Curetage sous crème anesthésiante.
Cette technique se fait par le grattage des molluscums avec une curette stérile, une heure après l’application d’une crème anesthésiante. Elle permet de “déloger“ les petites boules de chair de la peau, occasionnant un petit saignement et parfois, pour les grosses lésions, de petites cicatrices ressemblant à celles de la varicelle. Néanmoins, le curetage est indolore, et constitue le traitement de choix pour les enfants et les adultes qui ont peu de lésions. - Destruction par cryothérapie.
Elle consiste à appliquer de l’azote liquide qui provoque une destruction des lésions par congélation. Elle est douloureuse et généralement mal tolérée chez les enfants ou en cas de lésions nombreuses. - Destruction médicamenteuse par application d’une solution à base d’hydroxyde de potassium.
Cette procédure indolore est destinée aux enfants de plus de 3 ans et aux adultes non immunodéprimés. Elle consiste à appliquer sur chaque molluscum une solution (Molutrex®) à l’aide d’un coton tige ou d’une spatule, tous les soirs jusqu’à ce qu’ils deviennent rouges. Cette inflammation s’obtient en général entre 4 et 10 jours de traitement et précède la disparition de la lésion. Elle ne peut pas être utilisée chez les enfants atteints d’eczéma atopique, sur les muqueuses ou sur le contour des yeux en raison de son effet irritant. - D’autres traitements sont moins utilisés : application d’une crème qui stimule le système immunitaire (Imiquimod), ou préparation à base d’acide lactique, d’acide salicylique, de vitamine A acide…
- Des traitements locaux anti-viraux (Cidofovir®) sont indiqués pour les personnes immunodéprimées, chez qui les traitements classiques locaux sont peu efficaces.
