L’exérèse chirurgicale consiste à retirer une lésion cutanée en découpant la zone de peau dans laquelle elle est située. C’est un acte réalisé le plus souvent au cabinet par votre dermatologue, qui permet de finaliser la prise en charge de lésions dont il aura fait le diagnostic auparavant. Elle est réalisée sous anesthésie locale et permet de traiter aussi bien les cancers de peau que les lésions bénignes qui provoquent une gêne fonctionnelle ou esthétique.
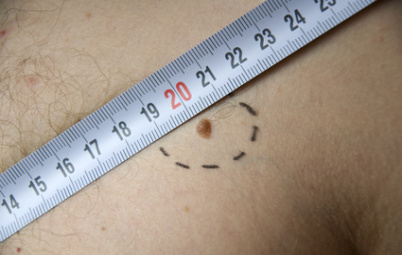
Dans quels cas une exérèse chirurgicale est indiquée ?
L’exérèse chirurgicale est réalisée pour retirer:
- Une lésion bénigne provoquant une gène fonctionnelle : par exemple un grain de beauté en relief localisé sur des zones de frottements (bretelle de soutien gorge, ceinture) ou de rasage.
- Une lésion bénigne occasionnant une gêne esthétique. Dans ce cas il est important de mettre en balance cette gêne esthétique et la rançon cicatricielle induite par l’exérèse, et dont le résultat esthétique peut être moins bon que l’aspect de lésion elle-même (cf question 5).
- Une lésion cancéreuse ou suspecte de l’être. Une biopsie peut être réalisée au préalable pour confirmer la nature cancéreuse de lésion mais dans certains cas, notamment lorsqu’un mélanome est suspecté, l’exérèse est faite d’emblée.
Comment se déroule la première consultation?
Au cours de la première consultation, votre dermatologue posera le diagnostic et l’indication de l’exérèse chirurgicale. Il vous donnera toutes les informations nécessaires concernant le déroulement de l’acte, les précautions à prendre avant et après l’exérèse, les risques cicatriciels prévisibles et le prix de l’intervention.
C’est au cours de ce premier rendez-vous que vous devrez informer votre médecin de tous vos antécédents, en particulier allergiques, et des traitements, notamment anti-coagulants. Dans ce cas, le traitement ne sera pas interrompu mais le médecin vous prescrira une prise de sang pour contrôler l’INR, s’il s’agit d’un traitement par anti-vitamine K. Ce paramètre biologique, reflétant le degré d’anticoagulation, devra être réalisé la veille de l’intervention. L’exérèse sera possible si l’INR est inférieur à 3,5.
L’exérèse chirurgicale ne se fait jamais au cours de cette première consultation, même si vous avez le sentiment que la lésion à retirer est bénigne et que l’acte sera simple et rapide. En effet, votre dermatologue doit s’assurer que vous avez bien compris les raisons et les conditions de l’intervention, et sauf cas particuliers urgents, l’exérèse sera programmée lors d’un deuxième rendez-vous, si possible après un délai de 10 jours de réflexion. Dans bien des cas, les patients motivés pour l’exérèse d’une lésion bénigne mais esthétiquement gênante, renoncent finalement à l’intervention, après avoir pris connaissance du risque de cicatrice, qui peut être parfois plus gênante que l’aspect de la lésion elle-même.
Comment se déroule une exérèse de peau ?
C’est un acte qui se déroule le plus souvent au cabinet de consultation de votre dermatologue et dure en général une trentaine de minutes. Pour votre sécurité, le Dr Casacci utilise exclusivement du matériel jetable à usage unique. Elle est équipée d’un bistouri électrique qui lui permet de traiter un éventuel saignement au cours de l’intervention.
L’anesthésie :
Le premier temps de l’intervention est constitué par la désinfection de la zone cutanée et par l’anesthésie locale. Celle-ci est réalisée par l’injection de xylocaïne le plus souvent adrénalinée, qui resserre les petits vaisseaux de la peau pour limiter les saignements. La piqûre en elle même est peu douloureuse, mais l’injection du produit peut provoquer une sensation de brûlure, qui est toutefois passagère. Votre dermatologue vous prescrira au besoin une crème anesthésiante à appliquer 1 à 2 heures avant l’intervention pour insensibiliser la zone avant l’injection.
L’excision :
Une fois la zone anesthésiée, le médecin excise une partie plus ou moins large et profonde de la peau qui emporte la lésion, à l’aide d’un scalpel à usage unique.
Cette excision est souvent de forme elliptique, en fuseau, et doit être plus large et longue que la lésion visible pour être sûr qu’elle soit retirée en totalité. Cela est d’autant plus important s’il s’agit d’une lésion cancéreuse. Il est alors indispensable de retirer tout autour de la lésion visible, une zone saine, appelée “marge de sécurité“, variable de quelques millimètres à plusieurs centimètres en fonction du type de cancer. Cette marge de sécurité permet d’enlever les éventuelles cellules tumorales qui pourraient se trouver à proximité de la lésion visible, et d’éviter ainsi les récidives. Ainsi un carcinome basocellulaire doit être retiré avec une marge de 3-4 millimètres alors que la marge de sécurité peut atteindre de 1 à plus de 2 cm pour un mélanome.
En profondeur, l’excision doit emporter l’épiderme, le derme et au moins une partie de l’hypoderme. L’épaisseur du fragment cutané enlevé varie de quelques millimètres à plus d’un centimètre, en fonction de la localisation et de l’épaisseur du derme. Il est, par exemple, beaucoup plus épais dans le dos que sur les bras (cf chapitre La dermatologie).
Dans certains cas, lorsque la lésion est de nature bénigne et n’est pas profonde, le médecin réalisera un “shaving“, qui consiste à exciser la lésion à sa base à l’aide d’une lame à usage unique. Cette technique de “rasage“ ne permet une cicatrisation le plus souvent spontanée sans suture.
Dans d’autres cas, notamment lorsqu’il s’agit d’une lésion cancéreuse, la première intervention qui permet d’identifier le type de cancer, doit être complétée par une deuxième intervention pour élargir les marges de sécurité. Cette deuxième intervention se fait le plus souvent en milieu hospitalier.
La suture :
La fermeture se fait par des points de suture en un ou deux plans, en fonction de la profondeur de l’exérèse. Du fil résorbable est utilisé pour les points profonds situés dans le derme, sous le plan cutané. Des fils non résorbables sont utilisés pour fermer le plan cutané visible et devront être retirés 7 à 15 jours plus tard en fonction de la localisation.
- Les points sont dits “séparés“ lorsqu’ils sont réalisés un à un, côte à côte le long de l’ouverture.
- Ils sont faits en “surjet“ lorsqu’ils sont réalisés exclusivement en profondeur sous la peau, rapprochant les berges de l’ouverture par le derme. La fermeture de la peau en superficie est assurée par des strips (bandelettes adhésives).
- La fermeture peut également nécessiter un lambeau. C’est une technique qui est utilisée lorsque la fermeture directe de la plaie est impossible. Ce cas se rencontre quand la perte de substance résultant de l’exérèse est trop grande, pour certaines localisations où la laxité de la peau n’est pas suffisante pour rapprocher les berges de l’ouverture (par exemple sur le nez) ou lorsque le rapprochement des berges provoquent une déformation des zones ou des orifices situés à proximité (la bouche, un œil, une narine). Cette technique consiste à faire glisser sur le site opéré, un morceau de peau d’une zone adjacente où la laxité et la réserve de peau sont suffisantes. Cela permet de préserver les résultats esthétiques. Cette méthode n’est pas réalisée au cabinet, pour des raisons logistiques et de sécurité (risque de saignements plus important, nécessité d’une assistance par du personnel infirmier et d’une aseptie rigoureuse au bloc opératoire) mais sera plutôt confiée aux mains expertes d’un chirurgien plasticien ou d’un oto-rhino-laryngologue, spécialiste de la chirurgie maxillo-faciale.
La greffe de peau peut également être faite lorsque la technique de lambeau n’est pas réalisable, en l’absence de réserve de peau laxe située à proximité du site opératoire. Elle consiste à recouvrir la perte de substance par un morceau de peau, appelé “greffon“, prélevé sur une autre zone, elle-même refermée par une simple suture. Pour les mêmes raisons citées ci-dessus, ce geste n’est pas réalisé au cabinet mais sera confié à un chirurgien plasticien ou à un médecin ORL.
Le pansement :
Enfin un pansement est appliqué. Il peut s’agir d’un pansement compressif, constitué de plusieurs compresses superposées et maintenues par un élastoplast, quand le risque de saignement est important. Il peut momentanément gêner vos mouvements, mais il est important de le garder 24-48 heures comme votre médecin vous l’aura précisé.
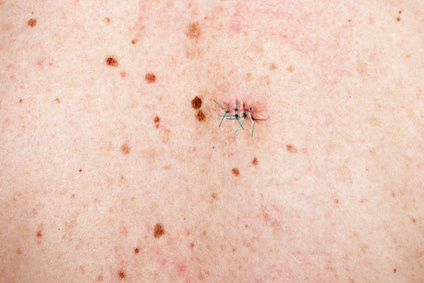
Que devient le prélèvement de peau ?
Dans tous les cas le fragment de peau est placé dans un petit bocal contenant un liquide fixateur avant d’être envoyé au laboratoire d’anatomopathologie pour une analyse histologique au microscope. Des colorations, l’utilisation de marqueurs ou parfois d’anticorps dirigés contre certaines molécules de la peau, permettent de préciser toutes les caractéristiques, (tumorales, infectieuses, inflammatoires…) et l’origine des cellules (dérivant de la peau, des vaisseaux, des nerfs…) ou des dépôts (fer, mélanine, calcium…) qui composent la lésion.
Quelle sera la taille est l’aspect de la cicatrice ?
La taille de la cicatrice :
Elle est corrélée à la taille de la lésion, mais également des marges de sécurité à respecter (cf question 3). De plus pour éviter des cicatrices en relief, il est nécessaire de respecter le ratio longueur/largeur de l’exérèse de 3/1. Cela signifie que si le fragment de peau excisé mesure 1 cm de largeur, sa longueur doit être 3 fois plus grande et sera donc de 3 cm.
Ainsi même pour une petite lésion de quelques millimètres, la cicatrice sera 3 fois plus longue.
L’aspect de la cicatrice :
Le résultat esthétique d’une exérèse est une préoccupation permanente de votre dermatologue, mais qui est parfois difficile à concilier avec la sécurité d’une exérèse large parfois imposée par la nature de la lésion, notamment lorsqu’elle est tumorale. Néanmoins votre médecin s’efforcera de rechercher le meilleur résultat esthétique en vous proposant la technique opératoire la plus adaptée à votre cas. Pour ces raisons, lorsqu’il le jugera nécessaire, il vous adressera à un chirurgien plasticien ou à un oto-rhino-laryngologue, spécialiste de la chirurgie maxillo-faciale. Cela est le cas lorsque la rançon cicatricielle prévisible imposée par une exérèse large, est importante, ou pour certaines lésions localisées au visage.
Il faut savoir que l’aspect définitif de la cicatrice ne sera obtenu que 18 mois après l’intervention. Avant ce délai, la présence d’une cicatrice rouge, épaisse, sensible n’est pas anormale.
L’aspect final dépend de plusieurs facteurs :
- Type de suture réalisée (cf question 3) :
- Avec des points séparés, elle peut prendre l’aspect de “barreaux d’échelle“.
- Avec un surjet, elle est linéaire plus ou moins fine. Cependant cette technique de fermeture est moins solide que la fermeture par points séparés, et doit être réalisée sur des zones non ou peu sollicitées par les mouvements, sous peine de s’élargir rapidement.
- Avec un lambeau ou une greffe de peau, la cicatrice est souvent grande et dépend de la surface qui a été recouverte par le greffon ou le lambeau.
- Qualité du processus de cicatrisation, propre à chaque individu. Certains patients cicatriseront facilement, rapidement et obtiendront une cicatrice discrète et fine. Certains autres patients présenteront un processus de cicatrisation anormal, lié à une surproduction de fibres de collagène et aboutissant à une cicatrice épaisse en forme de bourrelet. C’est ce qu’on appelle une cicatrice hypertrophique ou chéloïde. Pour cette raison, en dehors de cas urgents, le geste sera préférentiellement réalisé après la puberté, car cette période n’est pas propice à une cicatrisation de qualité.
- Localisation de la lésion. Sur les zones immobiles telles que le visage, un segment de membre, la cicatrice peu sollicitée par les mouvements, aura toutes les chances de rester fine. En revanche, en regard des articulations (épaules, genoux…) ou sur les zones mobiles (le dos, le tronc), la cicatrice peut se modifier au grès des étirements que lui imposent les mouvements et devient alors plus large.
Quelles précautions doit-on prendre avant et après une exérèse chirurgicale ?
Votre dermatologue vous informera sur les précautions à prendre :
Avant l’exérèse :
- Il faut avertir votre dermatologue d’un antécédent d’allergie à l’anesthésique local (lidocaïne), aux pansements ou au latex (souvent contenu dans les gants utilisés par le médecin).
- Il faut éviter de prendre des anti-inflammatoires non stéroïdiens (Ibuprofène, kétoprofène…), de l’aspirine ou d’autres anti-coagulants, dans la semaine qui précède le geste, car ils augmentent les saignements. Il faut privilégier dans tous les cas où cela est possible le paracétamol et les autres antalgiques.
- Dans le cas où un traitement anti-coagulant, ou anti-agréggant plaquettaire est pris au long cours pour une maladie cardiaque, artérielle ou neurologique (antécédent d’infarctus du myocarde, d’arythmie cardiaque, de maladies des valves cardiaques, d’artérite des membres inférieurs, d’accident vasculaire cérébral…), ces traitements peuvent être poursuivis. Leur arrêt peut comporter des risques plus graves que l’éventuel saignement qu’ils favoriseront lors de l’intervention, et ne doivent au contraire pas être interrompus sans avis médical. Il faudra juste avertir votre dermatologue avant l’exérèse.
- Il ne faut pas venir jeun, car cela peut favoriser la survenue de malaise au cours du geste.
Après l’exérèse :
- Il faut désinfecter la cicatrice tous les jours avec un antiseptique local, jusqu’au retrait des points.
- Il ne faut pas immerger la zone opérée dans l’eau, tant que la cicatrisation n’est pas complète (2-3 semaines) : pas de bain ou baignades en piscine ou à la mer. Une douche quotidienne avec un savonnage normal à la main est par contre recommandée.
- Il faut protéger la zone opérée du soleil, lorsqu’elle est située sur les régions découvertes (visage, décolleté, membres). Les exérèses des lésions bénignes sont réalisées sans urgence de préférence en dehors de la période estivale.
- Il faut éviter les activités sportives durant le mois qui suit l’exérèse, pour éviter l’étirement de la cicatrice lors des mouvements.
Quelles sont les complications possibles après une exérèse chirurgicale ?
La survenue de complications au décours ou durant le geste est faible. Elle concerne 5 % des exérèses chirurgicales et sont pour la plupart sans gravité.
En dehors des éventuelles allergies, rarissimes, à l’anesthésique local, les principaux effets indésirables sont :
Au cours de l’intervention :
- Le malaise vagal : c’est la complication la plus fréquente. Il survient chez certains patients, un peu émotifs ou stressés et se manifeste par une sensation de malaise avec sueurs, bouffées de chaleur et nausées, liés à une baisse de tension. Il faut avertir le médecin dès les premiers signes pour qu’il puisse arrêter son acte. Ce malaise est banal et il est en général rapidement résolutif après quelques minutes. Votre médecin vous gardera un peu plus longtemps allongé et votre retour à domicile devra se faire accompagné.
- Les saignements : ils peuvent survenir au cours et/ou au décours de l’intervention et concernent surtout les patients sous traitement anti-coagulant. Des sutures adaptées, l’utilisation d’un bistouri électrique cautérisant les petits vaisseaux ouverts au cours de l’intervention et l’application d’un pansement compressif parviennent en général à arrêter les saignements.
Au décours de l’intervention :
- Une surinfection peut survenir, notamment lorsque la désinfection quotidienne n’est pas réalisée. Un traitement antibiotique local ou oral permet en général une guérison rapide.
- Des ecchymoses ou le gonflement (œdème) de la zone opérée peuvent être observés, mais toujours résolutifs en quelques jours.
Quand dois-je revoir le dermatologue ?
Le retrait des points de suture se fera en général par une infirmière proche de votre domicile, 6-8 jours après l’intervention pour les lésions du visage, entre 10 et 15 jours pour le tronc et les membres, et jusqu’à 21 jours après pour les extrémités. Il est possible que votre dermatologue vous fixe un RDV pour les retirer elle même et vous communiquer les résultats de l’analyse histologique (cf question 4) de la lésion retirée. Elle vous indiquera la conduite à tenir en fonction de sa nature.
L’exérèse chirurgicale est prise en charge par l’Assurance Maladie ?
Lorsque l’exérèse est justifiée par une raison médicale, elle fait l’objet d’un remboursement à 70% du tarif opposable par la Sécurité Sociale suivant les règles conventionnelles.
Le Dr Casacci est conventionnée secteur 2, lui autorisant la pratique permanente d’honoraires libres. Elle vous informera du montant de l’intervention lors de la première consultation. Il dépend de la taille et du nombre de lésions à retirer (cf chapitre « Honoraires »).
Les mutuelles prendront en charge tout ou une partie des frais restant à votre charge.
La chirurgie réalisée pour des raisons esthétiques à la demande du patient, n’est pas prise en charge par l’Assurance Maladie.
