Les mycoses de la peau sont très fréquentes et sont liées à la présence de champignons, de type dermatophytes, candida ou malassezia. Elles atteignent les sujets de tout âge quelque soit le sexe, et se manifestent le plus souvent par des plaques rouges et des démangeaisons. Le traitement repose sur l’application de d’antifongiques locaux ou pris par voie orale, ainsi que sur la correction des facteurs favorisants.
Combien de types de champignons provoquent des mycoses de la peau ?
Les mycoses de la peau sont dues à des champignons microscopiques, dont on distingue trois grands types : les dermatophytes, les candida et les malassezia.
- Les candida : ce sont des levures qui peuvent être présentes normalement sur les muqueuses et dans le tube digestif sans provoquer de maladies. Elles deviennent pathogènes lorsqu’elles colonisent la peau ou qu’elles se multiplient en trop grand nombre sur les muqueuses. Le candida albicans est le plus souvent impliqué.
- Les dermatophytes : ne sont jamais présents à l’état normal et provoquent toujours des lésions lorsqu’ils sont présents sur la peau. Ils n’atteignent jamais les muqueuses.
- Les pityrosporons du genre malassezia : ce sont des levures qui résident à la surface de la peau normale riche en sébum et provoquent des lésions que lorsqu’ils se multiplient. Ils sont à l’origine du pityriasis versicolor lorsqu’il s’agit du Malassezia globosa, et la dermite séborrhéique lorsqu’il s’agit du Malassezia spp.
Comment attrape t-on une mycose ?
- Les candida : ils s’attrapent soit par auto-contamination à partir du tube digestif, soit par contamination externe lors de contacts avec un sujet infecté pour les atteintes génitales, ou de la mère à l’enfant lors de l’accouchement.
- Les dermatophytes : On les classe en fonction du réservoir à partir duquel se fait la contamination. Ils s’attrapent soit :
- à partir d’un animal contaminé, on les appelle alors zoophiles et ne peuvent pas se transmettre entre 2 personnes humaines (que de l’animal à l’homme).
- à partir de l’entourage, on les appelles anthropophiles et se transmettent soit par un contact direct interhumain, soit par un contact indirect par le linge, le sol des piscines, la plage…, soit par auto-inoculation à partir d’un premier foyer.
- directement à partir du sol et on les appelle géophiles ou telluriques.
- Les malassezia : ils s’attrapent par auto-inoculation lorsqu’ils se multiplient de façon excessive à la surface de la peau. L’origine de leur prolifération est mal comprise, mais on sait que le pityriasis versicolor se déclenche souvent en période estivale après des expositions solaires, lorsque l’humidité et la chaleur sont élevées. La dermite séborrhéique est elle, liée à la prolifération de malassezia spp sur les régions cutanées riches en sébum (zones grasses) et qui provoque plus une inflammation qu’une infection.
Comment se présente une mycose de la peau ?
- Les candida : la lésion typique est un placard rouge vif parfois érosif suintant recouvert d’un enduit blanchâtre, et dont les bords sont émiettés et limités par des fines squames (petites lamelles de peau morte). On peut trouver à distance tout autour de la lésion des petits boutons millimétriques remplis de pus (des pustules). Les lésions s’accompagnent de démangeaisons importantes.
- Les dermatophytes : la lésion débute par un petit bouton qui va s’élargir selon une évolution dite “centrifuge“ avec un aspect de guérison centrale. Une fois constituée, la lésion typique est alors une plaque arrondie dont la bordure est nette et un peu plus épaisse, et le centre rosé un peu squameux. En cas de lésion unique l’aspect est celui d’un anneau. Les lésions multiples conduisent à la formation de placards dont les contours sont appelés “polycycliques“, par la coalescence des différents anneaux qui se rejoignent lors de leur évolution centrifuge. Les lésions occasionnent des démangeaisons.
- Les malassezia :
- Le pityriasis versicolor se manifeste par de multiples petites taches situées sur le haut du dos et du thorax et dont la couleur varie en fonction de la pigmentation de la peau du sujet atteint. Lorsque la peau est claire, les taches sont plus foncées, rosées ou beiges. Après une exposition solaire ou sur les peau foncées, elles deviennent blanches et sont alors plus visibles motivant souvent un avis médical. Elles ne provoquent pas ou peu de démangeaisons.
- La dermite séborrhéique se manifeste par des plaques rouges recouvertes de petites peaux grasses blanches ou jaunâtres. Elle peut occasionner des démangeaisons souvent modérées ou des picotements voire des sensations de brûlures.
Quelles parties du corps peuvent être atteintes par une mycose ?
- Les candida peuvent atteindre :
- Les plis : comme les plis de l’aine, les plis situés au coin des lèvres (constituant une perlèche), les espaces situés entre les orteils, notamment le 4ème espace aux pieds et le 3ème espace aux mains (constituant un intertrigo inter-orteil ou inter-digito-palmaire).
- La zone génito-féssière des nourrissons constitue la candidose des langes.
- Les ongles et la peau autour des ongles.
- Les muqueuses buccales responsable du muguet chez le nouveau-né ou les personnes âgées et immunodéprimées, mais aussi les muqueuses de l’œsophage, génitale (vulvo-vaginite, balanite chez l’homme) ou anale.
- Les dermatophytes peuvent atteindre :
- La peau glabre convexe c’est à dire dépourvue de poil, provoquant ce que l’on appelait auparavant “l’herpès circiné“. Il est dû dans 85% des cas à des dermatophytes zoophiles, transmis par un animal.
- Les plis : les plis de l’aine, constituant un intertrigo anciennement appelé “eczéma marginé de Hébra“, le 4ème espace entre les orteils (intertrigo inter-orteil constituant “le pied d’athlète“) parfois étendu à tous les espaces entre les orteils et à la voûte plantaire.
- Les poils : ils donnent alors des folliculites, c’est à dire une inflammation du follicule pileux, se manifestant par un bouton rempli de pus à la base du poil. Chez l’homme c’est souvent la barbe qui est atteinte alors que le rasage favorise les folliculites des jambes chez la femme.
- Les cheveux : ils provoquent les teignes tondantes qui se manifestent par des plaques où les cheveux infectés sont cassés à quelques millimètres de la surface, donnant une fausse impression de plaques sans cheveux. Ils sont dus soit à des dermatophytes zoophiles, transmis par un animal et non contagieux entre humains, soit à des dermatophytes anthropophiles et alors très contagieux. Dans certains cas, l’inflammation provoque une plaque rouge recouverte de boutons pustuleux et une chute définitive des cheveux atteints : c’est le kérion ou teigne suppurée.
- La plante des pieds ou la paumes des mains : les lésions sont souvent sèches, donnant un aspect farineux blanchâtre. Elles peuvent également se manifester par un épaississement de la peau formant de la corne cutanée, ou encore par de petites vésicules millimétriques remplies de liquide clair ou de pus.
- Les ongles constituant les mycoses des ongles.
- Les malassezia:
- Le pityriasis versicolor : siège sur les zones où la sécrétion de sébum est importante expliquant sa localisation fréquente sur la partie supérieure du tronc, du dos ou du thorax et sur les épaules. Il atteint exceptionnellement le visage et jamais les paumes ou la plante des pieds. Lorsque la chaleur et l’humidité sont très importantes, les lésions peuvent s’étendent aux bras, à l’abdomen, et même aux cuisses, et au cou.
- La dermite séborrhéique : siège également sur les zones riches en glandes sébacées qui sécrètent le sébum. Le cuir chevelu est atteint quasi-systématiquement, siège de lésions allant du simple état pelliculaire très fréquent, à des rougeurs, des squames épaisses voire des croûtes. Les autres localisations sont par ordre de fréquence décroissante : les zones entre les sourcils et les plis naso-géniens situés entre les narines et la bouche, le conduit externe des oreilles, le haut du thorax.
- Par ailleurs, le nourrisson peut présenter une dermite séborrhéique qui se manifeste le plus souvent par des croûtes jaunâtres du visage et du cuir chevelu, les fameuses “croûtes de lait“.
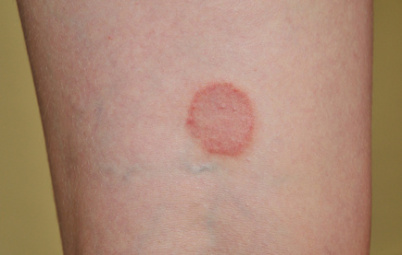
Comment fait-on le diagnostic ?
Le diagnostic est le plus souvent clinique, notamment pour le pityriasis versicolor et pour la dermite séborrhéique. Le recours à un prélèvement local de la zone atteinte est en revanche souvent utile pour les autres mycoses.
Il est fait au moyen d’un coton tige appliqué sur la zone cutanée atteinte, par le grattage de squames (petites pellicules de peau mortes), ou encore par le prélèvement de poils ou de cheveux infectés.
Il sera réalisé en cas de récidive ou d’échec aux traitements locaux, de lésions multiples (atteinte de plusieurs zones du corps par exemple) ou diffuses (atteinte de tous les espaces entre les orteils), d’atteinte de poils ou des cheveux, ou de rougeurs douloureuses associées.
Il permet de diagnostiquer le type de mycose (candida, dermatophytes…) et pour les dermatophytes, l’espèce responsable ainsi que son caractère zoophile, anthropophile ou géophile (cf question 2). Le prélèvement permettra de vérifier la présence ou pas de bactéries qui peuvent surinfecter les lésions.
Quels sont les facteurs de risques ?
Les mycoses à candida :
Elles sont favorisées par certains facteurs locaux :
- l’humidité (la macération),
- l’irritation chronique (le port de prothèses dentaires),
- les milieux sucrés (auxquels sont exposés les pâtissiers atteints aux mains ou aux ongles),
- les milieux acides (certains savons).
D’autres facteurs plus généraux favorisent également les infections à candida :
- les âges extrême de la vie (nouveau-né, personnes âgées),
- le diabète,
- les personnes immunodéprimées (traitées par chimiothérapies, ou par immunosuppresseurs comme les personnes transplantées d’organes, les sujets atteints par le VIH…),
- les traitements par antibiotiques pris par voie orale,
- la grossesse.
Les mycoses à dermatophytes :
L’humidité et la macération favorisent leur survenue (port de chaussures fermées, transpiration excessive), ainsi que toutes les situations provoquant une dépression du système immunitaire (chimiothérapie, traitement immunosuppresseurs, VIH…).
Les sujets en contact avec des animaux (enfants, professionnels comme les vétérinaires, les fermiers…) sont également plus à risque.
Le pityriasis versicolor :
Les adolescents et les adultes jeunes sont plus souvent atteints de pityriasis versicolor, notamment lorsqu’ils ont la peau grasse (hyper-séborrhée) ou après application de crème à base de corps gras. Il est également plus fréquent et plus étendu chez les sujets résidant dans les régions tropicales et sub-tropicales. L’immunodépression et la grossesse sont également des facteurs de risque.
La dermite séborrhéique :
Certaines maladies sont associées à la dermite séborrhéique : l’infection par le VIH, la maladie de Parkinson, la prise de neuroleptiques (médicaments indiqués dans certains troubles psychiatriques), la dépression, l’éthylisme chronique ou encore certains cancers des voies aéro-digestives. Le stress est souvent retrouvé comme facteur déclenchant.
Est-ce contagieux ?
Il est admis que le pityriasis versicolor et la dermite séborrhéique ne sont pas contagieux puisqu’ils sont liés à la prolifération de malassezia déjà présents sur la peau normale.
Les teignes ou les mycoses liées aux dermatophytes zoophiles ou géophiles ne se transmettent pas entre êtres humains mais uniquement d’un animal infecté à l’homme.
Les mycoses à dermatophytes anthropophiles sont elles très contagieuses entre humains. Les candidoses cutanées et/ou muqueuses sont également contagieuses.
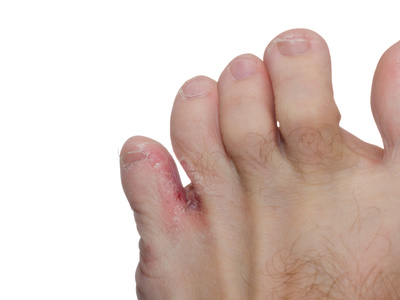
Quels sont les traitements ?
Le traitement des mycoses cutanées repose sur les applications d’antifongiques locaux. Les crèmes sont réservées aux lésions sèches. Les laits, les gels, les lotions, et les poudres sont indiqués pour les lésions suintantes ou pour les plis.
La recherche et le traitement concomitant d’autres foyers sont indispensables : votre dermatologue traitera une atteinte de la bouche et du tube digestif lorsqu’il s’agit d’une atteinte du coin des lèvres (perlèche), ou du pli interfessier. Il recherchera également un foyer inter-orteil lors d’une atteinte des autres plis (de l’aine ou sous les bras…).
La recherche et le traitement d’une surinfection avec des bactéries sont également primordiaux. Des antiseptiques et des antibiotiques locaux ou pris par voie orale seront alors nécessaires.
Le dépistage et le traitement des membres de la famille du sujet atteint ou de l’animal responsable en cas de dermatophytose zoophile, sont également indispensables.
Les candida :
Les atteintes cutanées sont traitées localement, par crème lorsqu’il s’agit d’une infection de la peau, par lait, poudre ou spray quand les plis sont atteints pour limiter la macération. Les localisations génitales sont traitées par lait, crème et/ou ovules gynécologiques (pour les vulvo-vaginites candidosiques) alors que les formes en gel ou les sirop sont utilisées pour les localisations buccales.
Les antifongiques oraux sont utilisés pour les atteintes de l’œsophage, chez les sujets immunodéprimés ou en cas d’échec des traitements locaux.
Les dermatophytes :
En cas de lésion unique de la peau glabre (sans poil), les antimycosiques locaux en crème sont généralement suffisants. On préférera les poudres ou les sprays pour les infections des plis (les intertrigos inter-orteils par exemple) pour éviter la macération. Le recours à un traitement antifongique par voie orale est indiqué lorsque les lésions sont multiples, résistantes aux traitements locaux, ou lorsqu’elles atteignent les zones pileuses (barbe), le cuir chevelu (teignes) ou la voûte plantaire.
Les malassezia :
- Un shampoing à base de kétoconazole permet de traiter en une seule application le pityriasis versicolor, parfois complété par des crèmes anti-mycosiques pendant deux semaines. Les formes étendues récidivantes peuvent parfois nécessiter le recours à un traitement antifongique oral. Malgré la guérison, les taches blanches peuvent mettre du temps à se repigmenter, souvent après une exposition solaire.
- Les shampoings et/ou les crèmes antifongiques appliqués pendant plusieurs semaines sont en général suffisants pour traiter une poussée de dermite séborrhéique. Ils ont une action anti-mycosique mais également anti-inflammatoire. Le caractère inflammatoire de cette dermatose explique aussi l’efficacité du lithium appliqué sous forme de gel pour les localisations au visage, et de la cortisone en crème ou en shampoing (Clobex®) indiquée parfois pendant quelques jours pour diminuer les rougeurs et les démangeaisons. La récidive fréquente de la dermite séborrhéique nécessite souvent un traitement d’entretien sur plusieurs mois avec des shampoings à base de zinc prithione ou de sélénium (Head and Shoulder®, Node DS®, Kélual DS®…).
Y a t-il des mesures d’hygiène particulières à respecter pour éviter d’avoir une mycose de la peau ?
Il faut supprimer les facteurs favorisants dans tous les cas :
- L’humidité, la chaleur et l’enferment dans un milieu clos et obscur : l’aération (port de chaussures ouvertes) et le séchage minutieux éventuellement avec un sèche cheveux des zones atteintes sont indispensables.
- Le port de sandales ou de tongs lors de la fréquentation de lieux collectifs (piscines, vestiaires, douches publiques) est recommandé.
- La désinfection des milieux de recontamination comme les chaussures, les chaussons, les tapis de salle de bain par l’application de poudre antifongique.
- La toilette par un savon basique (Gyn-Hydralin®) en cas d’atteinte génitale et le port de sous vêtement en coton amples.
- L’utilisation de soins d’hygiène (savon et shampoings) non irritants.
