Le mélanome cutané est une tumeur maligne, qui se développe à partir des cellules responsables de la pigmentation naturelle de la peau, les mélanocytes. Il existe plus de 7500 nouveaux cas par an en France, notamment les sujets à peau claire, et est lié à des expositions solaires intenses ou aux UV en cabine esthétique, parfois sur un terrain génétiquement prédisposé. Il est à l’origine d’environ 1500 décès chaque année, alors que son traitement au stade initial permet une guérison complète dans la plupart des cas. Son dépistage précoce est donc essentiel.
Qu’est-ce qu’un mélanome
Les mélanocytes sont des cellules qui fabriquent un pigment, appelé “mélanine“.
Dans la peau, ils sont situés dans les couches profondes de l’épiderme de tout individu. Ils produisent la mélanine en quantité variable selon les personnes, déterminant leur couleur de peau appelée “phototype“ (cf chapitre « La Dermatologie ») et constituent une des armes naturelles de protection contre les UV. Alors que les grains de beauté ou “naevi“, résultent de la multiplication et du regroupement de mélanocytes normaux, les mélanomes cutanés sont constitués de mélanocytes anormaux qui se multiplient de façon anarchique et indéfinie.
Les mélanocytes sont également présents dans l’œil, les méninges (enveloppe du cerveau et de la moelle épinière), et les muqueuses buccale, génitale et digestive. Mais moins de 10% des mélanomes se développent à partir des mélanocytes présents dans ces zones.
Ce chapitre n’aborde que le mélanome de la peau.
Est-ce un cancer fréquent ?
Dans les pays occidentaux, la fréquence des mélanomes cutanés est multipliée par deux tous les dix ans depuis 50 ans. Le bronzage en cabine UV esthétique a largement contribué à la forte augmentation des cancers cutanés, et il est maintenant interdit dans certains pays. Plus de 11 000 nouveaux cas de mélanome ont été diagnostiqués en France en 2012, atteignant un peu plus les femmes que les hommes, et les personnes de plus de 60 ans 1 fois sur 2. Il existe cependant une tendance à la baisse de l’âge de survenue, parfois dans la deuxième ou la troisième décennie. Il représente un peu plus de 3% de tous les cancers. C’est un cancer de bon pronostic puisque la survie à 5 ans, toutes formes confondues, est de 90%. Il provoque néanmoins chaque année plus de 1500 décès liés à son potentiel métastatique, c’est à dire sa capacité à s’étendre au delà de la peau et à se greffer sur d’autres organes. Le mélanome est exceptionnel avant l’âge de 15 ans.
Quels sont les facteurs de risques ?
- L’exposition au soleil : les expositions intermittentes et intenses (coups de soleil), notamment avant l’âge 15 ans, représentent un important facteur de risque.
- L’exposition aux UV en cabine esthétique.
- Les patients à peau claire et/ou présentant de nombreux grains de beauté, ou “naevi“ souvent supérieurs à 50, reflétant la capacité des mélanocytes à se multiplier.
- Le syndrome des naevi atypiques : caractérisé par la présence de nombreux naevi qui ont un aspect atypique : grands, rosés, mal limités, irréguliers… et reflétant une instabilité des mélanocytes face aux dommages des UV.
- Des facteurs génétiques : 10% des mélanomes sont familiaux justifiant un dépistage systématique et régulier des personnes apparentées à un patient atteint de mélanome.
- Un antécédent personnel de mélanome ou d’un autre cancer de peau : le risque de 2ème voire d’autres mélanomes est augmenté après la survenue d’une première lésion.
- Certaines maladies génétiques caractérisées par un défaut du système de réparation de l’ADN comme le xéroderma pigmentosum, exposent à un risque très élevé de cancers cutanés, et notamment de mélanome.
- L’immunodépression : certaines maladies responsables d’une dépression du système immunitaire (personnes infectées par le VIH…), ou la prise de certains médicaments immunosuppresseurs au long cours (personnes transplantées d’organe), augmentent le risque de survenue de mélanome.
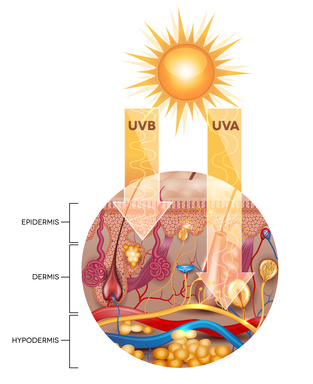
Comment les UV peuvent-il provoquer un cancer de la peau ?
Le mécanisme d’action des rayonnements ultra-violets (UV) sur la peau est maintenant bien connu.
Les rayons du soleil pénétrant notre peau sont composés essentiellement d’UVA et d’UVB. Les UVB sont majoritairement arrêtés lors de leur passage dans l’épiderme et seuls 10 % d’entre eux parviennent au derme, alors que les UVA pénètrent directement dans le derme. Lorsque les UVB atteignent les cellules épidermiques, ils sont absorbés en partie par la mélanine qui agit comme un véritable parasol au dessus de chaque noyau cellulaire. Cela explique son rôle protecteur, qui est proportionnel à la quantité de ce pigment, et donc plus efficace pour les peaux foncées. Néanmoins, sous l’effet des radiations solaires, l’ADN cellulaire contenu dans le noyau de chaque cellule de la peau, subit des dommages dont l’intensité peut conduire à la mort de la cellule. Lorsque les mutations de l’ADN sont ponctuelles, permettant quand même la survie de la cellule atteinte, elles sont normalement réparées au fur et à mesure qu’elles apparaissent. Cependant en cas d’expositions solaires trop intenses et/ou chroniques, les capacités de réparation peuvent être “débordées“, laissant émerger des cellules cancéreuses. Elles aboutiront à l’apparition d’un mélanome dans le cas où les cellules endommagées sont des mélanocytes, ou de carcinomes lorsqu’il s’agit de la mutation de kératinocytes.
Les UVA, eux provoquent l’activation de radicaux libres dans le derme, provoquant à leur tour des dommages de l’ADN cellulaire, responsable du vieillissement et de l’émergence de cancers cutanés.
De plus, les UV induisent une immunodépression de l’ensemble du revêtement cutané, même lorsque l’exposition solaire ne concerne qu’une zone limitée du corps. Les cellules immunitaires chargées de repérer et d’éliminer les cellules cancéreuses émergentes sont moins fonctionnelles sous l’effet des UV, expliquant la survenue de cancers cutanées même sur des zones non exposées.
Les UV artificiels (en cabine esthétique) sont-ils moins dangereux que les UV solaires ?
Non, les UV artificiels sont tout aussi dangereux.
La plupart des cabines d’UV esthétiques émettent principalement des UVA responsables du bronzage, qui dans notre société véhicule une image de beauté, de santé et de bien être. Mais contrairement aux publicités qui les présentent comme inoffensifs, ils provoquent des dégâts en profondeur dans la peau. Les études scientifiques récentes confirment qu’il existe une association entre l’irradiation UVA et le mélanome, et le nombre de cancers cutanés est considérable chez les utilisateurs réguliers d’UV artificiels. Ainsi l’exposition chronique, même sans coup de soleil est cancérigène. Malheureusement les sujets jeunes ne se sentent pas concernés par les effets négatifs du bronzage, car ils ne surviennent que 20 ou 30 ans plus tard. On estime pourtant que le nombre de cancers cutanés va augmenter chez les sujets qui se surexposent de l’adolescence à la trentaine.
Il est donc important de suivre les recommandations des campagnes de prévention.
Les UV en cabine ont d’autre part un effet pervers puisqu’ils “privent “ les sujets exposés des coups de soleil, surtout provoqués par les UVB et qui agissent comme une alarme face à un danger. Cela leur permet de s’exposer plus longtemps qu’ils ne le feraient avec les rayons solaires, augmentant d’autant le risque de survenue de cancers cutanés.
Par ailleurs, les UVA sont impliqués comme les UVB, dans le vieillissement cutané et la dépression du système immunitaire de la peau.

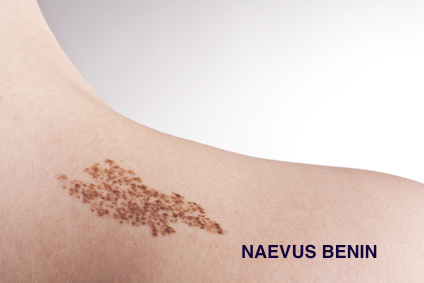
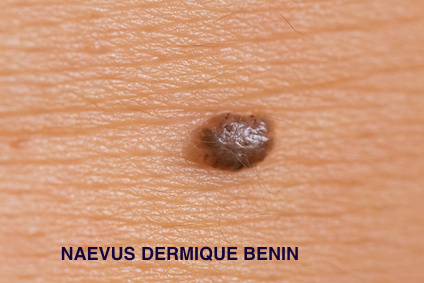
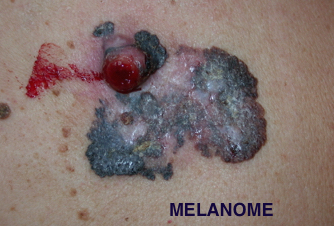
À quoi ressemble un mélanome ?
Nous avons tous un profil de grains de beauté ou “naevi“ qui nous est propre, qu’ils soient marrons ou plutôt rosés, en relief ou pas. Le mélanome, lui, ne correspond pas à ce profil. C’est une lésion qui se repère ainsi par son aspect différent de tous les autres grains de beauté et que l’on appelle communément “le vilain petit canard“.
Il survient dans 2/3 des cas sur une peau normale, “de novo“, ou peut faire suite à la modification d’un naevus préexistant connu depuis longtemps.
Il peut survenir dans n’importe quelle zone du revêtement cutané ou muqueux : cuir chevelu, ongles, régions buccale, génitale, palmaire ou plantaire.
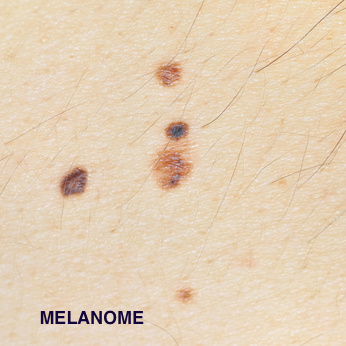
Une règle ABCDE a été établie pour faciliter son repérage :
- Assymétrique.
- Bords : irréguliers, encochés, mal limités.
- Couleur : hétérogène, comportant plusieurs teintes : marron, noir charbon, rose, bleu, blanc…
- Diamètre : supérieur à 6 mm.
- Evolutivité: un mélanome se modifie dans le temps, changeant d’aspect de taille, de couleur ou d’épaisseur (apparition d’un nodule par exemple).
D’autres critères peuvent orienter vers le diagnostic comme un saignement, des démangeaisons…
La présence d’un de ces critères ne suffit pas à faire suspecter le diagnostic, c’est la coexistence de plusieurs de ces critères qui l’oriente. Cependant en cas de doute, il ne faut pas hésiter à consulter, notamment si la lésion augmente rapidement de taille et si vous présentez un ou plusieurs facteur(s) de risque.
L’essor de l’imagerie cutanée et notamment de la dermoscopie et de la vidéodermoscopie a permis de dépister plus précocement les mélanomes, dont le repérage clinique à l’œil nu est parfois difficile. Le Dr CASACCI est équipé d’un vidéodermoscope de dernière génération permettant le dépistage de cancers cutanés et de suivre l’évolution des naevi au fil des consultations, par l’établissement d’une cartographie de vos grains de beauté et grâce à la comparaison de photos numérisées par le vidéomicroscope.
Comment fait-on le diagnostic ?
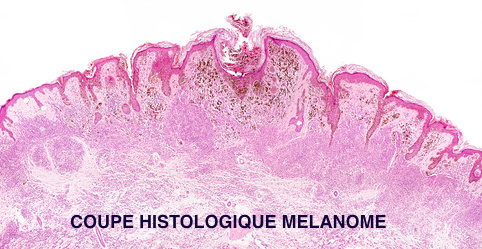
Si l’examen clinique permet un “dépistage“, seuls l’exérèse chirurgicale, c’est à dire le retrait de la lésion, et l’examen anatomopathologique, ou l’analyse microscopique des cellules qui la composent, permettront de confirmer ou non le diagnostic de mélanome.
Quels sont les facteurs pronostiques du mélanome ?
L’examen anatomopathologique permettra de déterminer des facteurs pronostiques, qui renseignent sur la gravité du mélanome, au premier rang desquels l’épaisseur ou “indice de Breslow“. Plus le diagnostic est précoce, moins l’indice de Breslow est élevé, meilleur sera le pronostic.
La présence d’ulcération, témoin de l’agressivité du mélanome, et la présence de métastases ganglionnaires constituent les deux autres facteurs pronostiques importants.
L’examen histologique déterminera d’autres éléments pronostiques :
- le type de mélanome,
- son niveau d’invasion au sein de la peau ou “niveau de Clark“,
- le degré de multiplication des mélanocytes cancéreux ou “index mitotique“,
- la présence d’embols vasculaires, c’est à dire de cellules cancéreuses au sein des petits vaisseaux qui entoure le mélanome,
- la présence ou non d’engainements périnerveux, c’est à dire l’atteinte des nerfs avoisinant le mélanome.
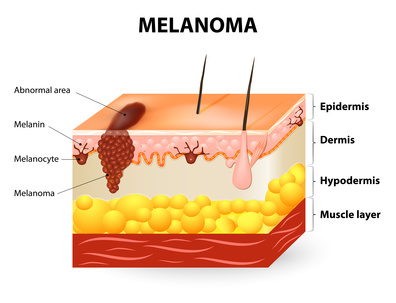
Quels sont les différents types de mélanome ?
On distingue classiquement quatre types de mélanomes :
- Le mélanome superficiel extensif ou SSM. Il se présente comme une tache ou un grain de beauté de forme irrégulière, avec une couleur inhomogène (noire, marron, rouge, sans couleur). Initialement sans relief, il s’étend de façon centrifuge, (phase d’extension horizontale) puis est le siège d’un petit relief plus ou moins rapidement (phase d’extension verticale). Ces mélanomes sont les plus fréquents (70-80%).
- Le mélanome nodulaire. Il se présente d’emblée sous la forme d’un petit nodule ou d’une saillie arrondie, de couleur noire ou parfois de couleur chair rosée, de consistance ferme, et qui peut s’ulcérer, suinter ou saigner. Ces mélanomes ont en général une croissance rapide (semaines à mois), et ils représentent 5 à 20% des mélanomes.
- Le mélanome de Dubreuilh. Il ressemble à une tache brune de vieillesse, mais inhomogène, allant du noir au marron foncé, et qui s’étend très lentement sur les zones exposées au soleil (le visage principalement), le plus souvent chez le sujet âgé.
- Le mélanome acral-lentigineux. Il est observé sur les paumes, la plante des pieds, ou aux ongles (bande noire > 6mm de large, irrégulière), zones cutanées non exposées au soleil. Ce type de mélanome, rare, atteint plus volontiers les sujets à peau noire ou foncée.
Y a t-il des examens complémentaires à faire en cas de diagnostic positif de mélanome ?
Oui, compte tenu du caractère potentiellement agressif du mélanome, capable de donner des métastases à distance, dans les ganglions lymphatiques, ou à un ou plusieurs autres organes (fois, os, cerveau…), plusieurs examens radiologiques sont utiles pour les détecter. Ces examens sont réalisés initialement et répétés si besoin au cours de la surveillance ultérieure, en fonction de l’épaisseur du mélanome et des autres facteurs histo-pronostiques :
- Une échographie ganglionnaire complètera l’examen clinique: de la zone inguinale pour un mélanome de la jambe ou axillaire (sous les aisselles) pour un mélanome du bras, par exemple.
- Une radiographie de thorax, une échographie abdominale à la recherche de métastases pulmonaires ou hépatiques…
- Un scanner du corps entier (thoracique-abdominal-pelvien-cérébral) ou un PET scan sont proposés en cas de mélanome dont l’indice de Breslow est élevé ou en cas d’atteinte des ganglions.
Quel est le traitement ?
- Traitement chirurgical :
Le traitement du mélanome est avant tout chirurgical (cf question 12). L’exérèse initiale qui permet de poser le diagnostic suffit en général à retirer la totalité de la lésion. Néanmoins, selon l’épaisseur du mélanome (indice de Breslow), elle est complétée dans un second temps par “une recoupe“ autour de la cicatrice de l’opération initiale avec une marge de sécurité en surface et en profondeur qui n’excède pas 3 cm (1 à 2 cm dans la plupart des cas). Cette deuxième intervention permet de s’assurer de l’absence de cellules résiduelles de mélanome autour de la lésion principale, pour éviter les récidives. Pour chaque patient atteint de mélanome, le choix de la marge de la recoupe chirurgicale, d’un éventuel traitement complémentaire et du suivi, sont discutés au cours d’une réunion de concertation pluridisciplinaire ou “RCP“. Ces réunions organisées régulièrement au sein des centres hospitaliers (CHU de Nice dans notre département), regroupent des dermatologues, des chirurgiens notamment plasticiens, des anatomopathologistes, des cancérologues et des radiothérapeutes. Elles permettent de déterminer, en accord avec le patient, la prise en charge la plus adaptée à chaque cas particulier. Si le diagnostic de mélanome s’est fait à un stade précoce, aucun traitement complémentaire n’est proposé ; une simple surveillance, à vie, sera réalisée en complément d’une protection solaire stricte. Pour les mélanomes plus évolués différentes options thérapeutiques peuvent être proposées : - Ganglion sentinelle :
Si le mélanome est à risque de récidive (indice de Breslow élevé), la recherche du ganglion sentinelle. Le ganglion sentinelle est le premier ganglion qui draine la région cutanée où se situe le mélanome, et est donc théoriquement atteint en premier par les cellules de mélanome qui s’en seraient éventuellement “détachées“ en cas de dissémination lymphatique. L’analyse du ganglion sentinelle après son repérage et son exérèse, renseignera sur la présence ou non, de micro-métastases de mélanome. Bien entendu l’ensemble de ces procédures chirurgicales ne peut se faire au cabinet. Elles sont réalisées en milieu hospitalier sous anesthésie loco-régionale ou générale, le plus souvent par des chirurgiens plasticiens ou généraux. - Curage ganglionnaire :
En cas de métastase(s) ganglionnaire(s) macroscopique(s), c’est à dire palpable(s) à l’examen clinique ou repérable(s) en échographie, ou si le ganglion sentinelle est positif, un curage ganglionnaire est réalisé. Il consiste en l’ablation de la totalité des ganglions de la zone concernée. - Chimiothérapie :
En cas de métastases viscérales, un traitement chirurgical peut être proposé. Les chimiothérapies adjuvantes étaient proposées jusqu’alors mais elles ont été supplantées par les thérapies ciblées depuis quelques années compte tenu de leur faible efficacité. - Voies thérapeutiques d’avenir :
De nombreux patients atteints de mélanome métastatique bénéficient de protocoles explorant l’immunothérapie et de thérapies dites “ciblées“, dans les centres de référence. Ces nouveaux traitements ont révolutionné la prise en charge des mélanomes compliqués de métastases, améliorant le pronostic.- L’immunothérapie aide l’organisme à créer des moyens de défense immunitaire spécifiquement ciblés sur la tumeur, grâce à des vaccins ou par le “dopage“ de certaines cellules immunologiques augmentant leur capacité d’attaque, ou encore à l’aide de médicaments qui suppriment les freins naturels que l’organisme utilise pour contrôler le système immunitaire (anti CTLA-4)…
- Des thérapies dites “ciblées“ : jusqu’à présent les patients étaient tous traités de la même façon comme s’ils étaient porteurs de la même tumeur. Or, on sait maintenant qu’il n’existe pas qu’un type de mélanome mais plusieurs, définis par des caractéristiques génomiques (c’est à dire des gènes qui composent l’ADN de leur noyau cellulaire) particulières à chacun d’entre eux. Chaque mélanome résulte de l’activation anormale de certaines protéines qui commandent la multiplication des cellules, aboutissant à leur cancérisation. L’activation “cancéreuse“ de ces protéines, résulte de la mutation de certains gènes qui codent pour elles (et permettent leur “fabrication“), parmi lesquels BRAF (ou encore KIT, RAS, MEK). La recherche de ces mutations sur les mélanomes métastatiques est maintenant systématique, notamment pour BRAF, et constituent les “cibles“ spécifiques de ces nouvelles thérapies, plus adaptées et donc plus efficaces. Si par exemple une mutation du gène BRAF est retrouvée chez un patient, un traitement par inhibiteur de BRAF (Vémurafenib) sera utilisé chez ce patient en particulier.
D’autres études sont en cours pour élaborer d’autres traitements ciblés en fonction des gènes impliqués.
L’association de l’immunothérapie et des thérapies ciblées est encore plus efficace, même si ces traitements ne sont pas dénués d’effets secondaires. Le choix de l’une ou l’autre (ou parfois des 2 voies thérapeutiques) est discuté au cas par cas, permettant un traitement adapté à chaque patient.
Comment se passe l’opération d’un mélanome ?
L’exérèse chirurgicale d’un mélanome se fait en 2 temps.
La première intervention, dont le but est souvent de faire le diagnostic de mélanome, se déroule au sein du cabinet de votre dermatologue. Il retire la lésion en découpant tout autour avec une marge de 2-3 mm. Cette intervention se fait sous anesthésie locale et dure environ 30 mn.
Ce n’est qu’après avoir posé le diagnostic de mélanome, par analyse microscopique des cellules composant la lésion retirée, qu’est réalisée la deuxième intervention pour élargir la cicatrice. La marge de cette “recoupe“ est parfois déterminée au cours d’une Réunion de Concertation Pluridisciplinaire, en fonction de l’épaisseur du mélanome. Elle peut être couplée à la recherche et l’exérèse du ganglion sentinelle, ou à un curage ganglionnaire en fonction des caractéristiques du mélanome et de ses facteurs histo-pronostiques (cf question 11).
Cette deuxième intervention peut éventuellement se dérouler au sein du cabinet de votre dermatologue, lorsque la marge de la recoupe n’excède pas un centimètre et lorsque la fermeture de la peau après l’excision, est facile et simple. Mais lorsque la recoupe est très large et lorsque la suture de la peau nécessite des techniques chirurgicales plus complexes (lambeau de peau, greffe de peau…), ou sur des zones délicates (visage, extrémités…), l’intervention est réalisée dans un service hospitalier de dermatologie ou de chirurgie. La durée d’hospitalisation (ambulatoire d’une journée ou de quelques jours), le type d’anesthésie (locale ou générale) vous seront précisés au cours des consultations.
Beaucoup de patients s’attendent à ce qu’on ne leur enlève que la partie visible de la tumeur. Or, il est parfois nécessaire de retirer des quantités très importantes de peau saine tout autour, pouvant laisser de grandes cicatrices, difficiles à vivre, notamment lorsqu’elles sont situées sur une zone visible. Néanmoins tout est mis en œuvre pour minimiser le préjudice esthétique. N’hésitez pas à faire part à votre dermatologue de toutes les questions que vous vous posez.
Comment se fait la surveillance ?
Après la découverte d’un mélanome, la surveillance doit être régulière et à vie. Le rythme est établi en fonction des facteurs pronostiques.
Elle se fait au moyen d’un examen dermatologique minutieux visant à dépister :
- Une récidive locale, au niveau de la cicatrice d’exérèse, ou régionale, par la palpation des aires ganglionnaires de drainage et le dépistage de métastases cutanées à proximité de la lésion initiale ou à distance.
- Un deuxième mélanome ou un autre cancer cutané (carcinomes). La vidéodermoscopie montre ici tout son intérêt, permettant de comparer l’évolution de l’ensemble des naevi au fil des différentes consultations, et ainsi de dépister précocement la modification de l’un d’entre eux, ou l’apparition d’une nouvelle lésion suspecte.La réalisation d’examens complémentaires par imagerie (radio, échographies, scanners) à la recherche de métastases viscérales, n’est pas systématique et ne se fait que pour les mélanomes à risque ou en cas d’anomalies cliniques.
On encourage l’auto-dépistage par l’application de la règle ABCDE et l’auto-palpation régulière des aires ganglionnaires.
Quelle est l’évolution d’un mélanome ?
Le dépistage et le traitement chirurgical d’un mélanome au stade précoce, permettent la guérison complète dans la plupart des cas.
En l’absence de traitement, le mélanome s’étend d’abord localement en surface de la peau et en profondeur puis à un stade ultérieur, peut se disséminer dans les ganglions et/ou dans d’autres organes.
Comment prévenir le mélanome ?
Photoprotection :
Respecter certaines mesures de photoprotection (protection contre les UV) est le meilleur moyen de prévenir, outre le vieillissement cutané, l’apparition des mélanomes et/ ou de carcinomes.
- Ne pas s’exposer au soleil entre 11h et 16H.
- Ne pas exposer les jeunes enfants de moins de 3 ans.
- Avoir si possible une protection vestimentaire (vêtements anti-UV ou de couleur sombre avec un tissage serré, chapeau à bords larges) et pour les zones découvertes, appliquer régulièrement toutes les 2 heures, et après chaque bain ou activité physique, un écran solaire d’indice élevé SPF 50. Porter des lunettes de soleil.
- Ne pas s’exposer aux UV des cabines esthétiques.
- Se méfier de certains faux amis : la réverbération des sols (neige, sable, eau), le vent diminuant la sensation de chaleur, l’altitude, la latitude, une faible couverture nuageuse.
Pour ces raisons, ces mesures de photoprotection doivent être observées aussi bien à la plage qu’à la montagne, lors d’activités physiques, sportives, ou même professionnelles à l’extérieur (jardiniers, enfants à l’école…), par beau temps ou par temps nuageux.
Par ailleurs :
- Aucune crème solaire ne constitue un “écran total“. On a longtemps véhiculé cette fausse idée par la commercialisation d’écrans solaires mentionnant un indice 100. Actuellement l’indice SPF maximal (contre les UVB) est de 50. Pensez à vérifier l’indice UVA qui n’est souvent pas spécifié sur les flacons.
- L’application d’écran solaire ne dispense pas du port de vêtements couvrants au mieux anti-UV, souvent plus efficaces. Elle ne doit pas vous inciter à prolonger les expositions.
- Il faut savoir que l’indice spécifié sur les produits solaires n’est respecté que si l’on applique l’équivalent d’une phalange de crème sur le dos d’une main (équivalent à 2 mg de crème par cm2 de peau, dose utilisée in vitro pour déterminer les indices). En pratique, la quantité habituellement utilisée est divisée par 2 ou 3 et ne permet pas d’obtenir le niveau de protection indiqué.
- L’immersion à 1 mètre sous l’eau n’arrête que 50% des UV.
- À 18 ans un adolescent a utilisé plus de la moitié de son capital solaire, correspondant à la quantité totale de rayons du soleil que chaque individu peut recevoir tout au long de sa vie sans risque de développer un cancer.
Dépistage régulier des sujets à risque :
Une auto-inspection régulière de votre peau à la recherche du “vilain petit canard“ ou d’une modification récente d’un grain de beauté connu, selon la règle ABCDE, peut contribuer au dépistage précoce d’un mélanome. En cas d’incertitude, l’avis d’un dermatologue permettra de lever le doute par un examen minutieux avec les techniques de dermoscopie.
Par ailleurs, une consultation régulière au moins annuelle, est préconisée pour les sujets à risque. Ils bénéficieront de la vidéodermoscopie qui permettra de suivre l’évolution de naevi atypiques. Une exérèse d’identification sera réalisée en cas de lésion d’emblée suspecte ou de modification entre 2 consultations.
